Γηράσκουσα Καρδιά

 Ομιλία από το 12ο Πανελλήνιο Γηριατρικό Συνέδριον στην ΠΦΥ, Ναύπλιο 3-6 Απριλίου 2025, Χρήστος Σταθόπουλος, Καρδιολόγος, Εξειδίκευση στις Νεώτερες Τεχνικές Υπερήχων Καρδιάς, Διδάκτωρ Ιατρικής Σχολής Πανεπιστημίου Πάτρας
Ομιλία από το 12ο Πανελλήνιο Γηριατρικό Συνέδριον στην ΠΦΥ, Ναύπλιο 3-6 Απριλίου 2025, Χρήστος Σταθόπουλος, Καρδιολόγος, Εξειδίκευση στις Νεώτερες Τεχνικές Υπερήχων Καρδιάς, Διδάκτωρ Ιατρικής Σχολής Πανεπιστημίου Πάτρας
—
Το 2020 ο αριθμός των ατόμων ηλικίας > 60 ετών ήταν μεγαλύτερος από τα παιδιά < 5 ετών. Ο ρυθμός γήρανσης του πληθυσμού είναι πολύ ταχύτερος από ό, τι στο παρελθόν. Ο Πληθυσμός άνω των 60 ετών από 1 δις το 2020 υπολογίζεται να φτάσει το 2050 τα 2,1 δις, ενώ αυτός άνω των 80 ετών υπολογίζεται να τριπλασιαστεί και να φτάσει το 2050 τα 426 εκατ. Η γήρανση του πληθυσμού ξεκίνησε σε χώρες υψηλού εισοδήματος (στην Ιαπωνία 30% πληθυσμού είναι ήδη άνω των 60 ετών). Είναι πλέον χαμηλού και μεσαίου εισοδήματος χώρες που βιώνουν τη μεγαλύτερη αλλαγή (Μέχρι το 2050 το 80% των ηλικιωμένων θα ζει σε χώρες χαμηλού και μεσαίου εισοδήματος). Από μόνη της αυτή η διαδικασία απαιτεί ανάλυση και δράση.

Η Γενική Συνέλευση του ΟΗΕ ανακήρυξε τη δεκαετία 2021–2030 Δεκαετία Υγιούς Γήρανσης. Μια πρωτοβουλία για Παγκόσμια συνεργασία, που φέρνει σε επαφή κυβερνήσεις, κοινωνία των πολιτών, διεθνείς φορείς, επαγγελματίες, τον ακαδημαϊκό χώρο, τα μέσα ενημέρωσης και τον ιδιωτικό τομέα για 10 χρόνια συνεργατικής δράσης για την προώθηση μεγαλύτερης και υγιέστερης ζωής. Επιδιώκει να μειώσει τις ανισότητες στην υγεία και να βελτιώσει τη ζωή των ηλικιωμένων, των οικογενειών και των κοινοτήτων τους μέσω συλλογικής δράσης σε τέσσερις τομείς:
- Αλλαγή του τρόπου με τον οποίο σκεφτόμαστε, αισθανόμαστε και ενεργούμε απέναντι στην ηλικία
- Ανάπτυξη κοινοτήτων με τρόπους που ενισχύουν τις ικανότητες των ηλικιωμένων
- Παροχή ανθρωποκεντρικής ολοκληρωμένης φροντίδας και υπηρεσιών πρωτοβάθμιας υγείας που ανταποκρίνονται στους ηλικιωμένους
- Παροχή πρόσβασης σε ποιοτική μακροχρόνια φροντίδα
Η καρδιαγγειακή νοσηρότητα και θνητότητα στην πρώτη θέση παγκοσμίως με αυξητικές τάσεις
Ακόμα και ένας υγιής σαραντάρης σήμερα χωρίς παράγοντες κινδύνου (χωρίς υπέρταση, διαβήτη δυσλιπιδαιμία, μη καπνιστής κλπ) έχει τελικά 34% πιθανότητα να υποστεί έμφραγμα μυοκαρδίου ή ισχαιμικό εγκεφαλικό επεισόδιο έως την ηλικία των 80 ετών και αυτόν τον κίνδυνο τον έχει κυρίως μετά τα 60 του χρόνια. Άρα η γήρανση είναι ο κυριότερος παράγοντας κινδύνου για την νοσηρότητα και θνητότητα στους ηλικιωμένους. Πράγματι οι μεγάλες επιδημιολογικές μελέτες όπως η Framingham Study (An Epidemiological Investigation of Cardiovascular Disease. Section 34. NIH Publication No.87–2703. Bethesda, Md: National Heart, Lung and Blood Institute; 1987) ξεκαθάρισαν έγκαιρα ότι η Υπέρταση, η Μυοκαρδιακή Ισχαιμία, το Αγγειακό Εγκεφαλικό Επεισόδιο, η Μυοκαρδιακή Υπερτροφία, το Έμφραγμα Μυοκαρδίου, η Κολπική Μαρμαρυγή και κυρίως η Καρδιακή Ανεπάρκεια αυξάνουν κατακόρυφα με την αύξηση της ηλικίας και ιδίως μετά την ηλικία των 65 ετών.

Όσοι είναι άνω των 70 ετών έχουν δεκαπλάσιο επιπολασμό καρδιακής ανεπάρκειας από εκείνους κάτω των 55 ετών. Το 50% όλων των ασθενών με καρδιακή ανεπάρκεια έχουν μειωμένο κλάσμα εξώθησης (HFrEF, <40%) ενώ το 50% έχει καρδιακή ανεπάρκεια με διατηρημένο κλάσμα εξώθησης (HFpEF, LVEF ≥ 50%) ή καρδιακή ανεπάρκεια με ήπια μειωμένο κλάσμα εξώθησης (HFmrEF, LVEF=40%-49%). Αυτή τη μορφή καρδιακής ανεπάρκειας την συναντάμε κυρίως στους ηλικιωμένους. Η “Γηράσκουσα Καρδιά” είναι μια καρδιά που παρουσιάζει αυτό το σύνδρομο της καρδιακής ανεπάρκειας με διατηρημένο κλάσμα εξώθησης δηλαδή με ικανοποιητική συστολική λειτουργία (HFpEF) με κύρια συμπτώματα την δύσπνοια και την εύκολη κόπωση.

Έλεγχος των αιτιών και των παραγόντων κινδύνου του HFpEF.
 Οι περισσότερες ειδικές θεραπείες για την καρδιακή ανεπάρκεια HFpEF δεν έχουν μειώσει σημαντικά τα κύρια τελικά σημεία της νοσηρότητας και της θνησιμότητας. Ως εκ τούτου, οι κατευθυντήριες γραμμές της Ευρωπαϊκής Καρδιολογικής Εταιρείας (ESC) του 2021 συνέστησαν τον έλεγχο των αιτιών και των παραγόντων κινδύνου του HFpEF ως την κύρια γραμμή θεραπείας για αυτό το πρόβλημα. (Yπέρταση, Καρδιακή Αμυλοείδωση, Κολπική Μαρμαρυγή , Βαλβιδοπάθειες, Στεφανιαία Νόσο). Η θεραπεία θα πρέπει να επικεντρωθεί στην αντιμετώπιση των αιτιών του HFpEF και των σχετικών συννοσηροτήτων. Ακόμη και μεταξύ των ηλικιωμένων, η άσκηση έχει αποδειχθεί ότι ενισχύει τη μέγιστη και υπομέγιστη ικανότητα άσκησης, την απόσταση 6 λεπτών με τα πόδια και τη συνολική ποιότητα ζωής. Η εποπτευόμενη άσκηση ( είτε αντίστασης είτε αντοχής) αποδείχθηκε ότι βελτιώνει την ικανότητα άσκησης (peak VO2) και την αντίστροφη αναδιαμόρφωση της διαστολικής δυσλειτουργίας του κόλπου και της αριστερής κοιλίας σε όλους τους ασθενείς και πάνω από το οφέλη που αποκτήθηκαν από την τυπική ιατρική θεραπεία (REHAB-HF, οι Kitzman et al. έδειξε το όφελος ενός εποπτευόμενου προγράμματος άσκησης για τη βελτίωση της λειτουργικής ικανότητας των ηλικιωμένων ασθενών μετά την εισαγωγή για οξεία καρδιακή ανεπάρκεια) Επίσης η μείωση βάρους σε παχύσαρκους ασθενείς μπορεί να βελτιώσει τον έλεγχο των συμπτωμάτων. Μέχρι σήμερα, οι αναστολείς SGLT2 είναι οι μόνοι παράγοντες που έχουν αποδειχθεί από τυχαιοποιημένες κλινικές δοκιμές ότι μειώνουν αποτελεσματικά την καρδιαγγειακή θνησιμότητα και τις νοσηλείες για καρδιακή ανεπάρκεια και στους ηλικιωμένους.
Οι περισσότερες ειδικές θεραπείες για την καρδιακή ανεπάρκεια HFpEF δεν έχουν μειώσει σημαντικά τα κύρια τελικά σημεία της νοσηρότητας και της θνησιμότητας. Ως εκ τούτου, οι κατευθυντήριες γραμμές της Ευρωπαϊκής Καρδιολογικής Εταιρείας (ESC) του 2021 συνέστησαν τον έλεγχο των αιτιών και των παραγόντων κινδύνου του HFpEF ως την κύρια γραμμή θεραπείας για αυτό το πρόβλημα. (Yπέρταση, Καρδιακή Αμυλοείδωση, Κολπική Μαρμαρυγή , Βαλβιδοπάθειες, Στεφανιαία Νόσο). Η θεραπεία θα πρέπει να επικεντρωθεί στην αντιμετώπιση των αιτιών του HFpEF και των σχετικών συννοσηροτήτων. Ακόμη και μεταξύ των ηλικιωμένων, η άσκηση έχει αποδειχθεί ότι ενισχύει τη μέγιστη και υπομέγιστη ικανότητα άσκησης, την απόσταση 6 λεπτών με τα πόδια και τη συνολική ποιότητα ζωής. Η εποπτευόμενη άσκηση ( είτε αντίστασης είτε αντοχής) αποδείχθηκε ότι βελτιώνει την ικανότητα άσκησης (peak VO2) και την αντίστροφη αναδιαμόρφωση της διαστολικής δυσλειτουργίας του κόλπου και της αριστερής κοιλίας σε όλους τους ασθενείς και πάνω από το οφέλη που αποκτήθηκαν από την τυπική ιατρική θεραπεία (REHAB-HF, οι Kitzman et al. έδειξε το όφελος ενός εποπτευόμενου προγράμματος άσκησης για τη βελτίωση της λειτουργικής ικανότητας των ηλικιωμένων ασθενών μετά την εισαγωγή για οξεία καρδιακή ανεπάρκεια) Επίσης η μείωση βάρους σε παχύσαρκους ασθενείς μπορεί να βελτιώσει τον έλεγχο των συμπτωμάτων. Μέχρι σήμερα, οι αναστολείς SGLT2 είναι οι μόνοι παράγοντες που έχουν αποδειχθεί από τυχαιοποιημένες κλινικές δοκιμές ότι μειώνουν αποτελεσματικά την καρδιαγγειακή θνησιμότητα και τις νοσηλείες για καρδιακή ανεπάρκεια και στους ηλικιωμένους.
Η Λεπτή Κόκκινη Γραμμή
Είναι συνηθισμένη η παρανόηση ότι η ανάπτυξη παθήσεων είναι αναπόφευκτη στην διαδικασία της γήρανσης. Παρά το ότι είναι πιο συνηθισμένη η ανάπτυξη διάφορων παθήσεων στους ηλικιωμένους, η γήρανση δε σημαίνει αυτόματα και απαραίτητα ότι οδηγεί σε παθήσεις. Η φυσιολογική γήρανση έχει σαν αποτέλεσμα αλλαγές που οδηγούν σε μείωση της ικανότητας άσκησης. Ο κρίσιμος παράγοντας για την αντοχή στην άσκηση ή σε οποιοδήποτε άλλο παράγοντα stress είναι η ικανότητα για αύξηση στην καρδιακή παροχή. Ομοιόσταση είναι η διαδικασία κατά την οποία ο οργανισμός μας διατηρεί την εσωτερική του ισορροπία. Με τη γήρανση πολύ περισσότερες εφεδρείες πρέπει να κινητοποιηθούν για να διατηρηθεί αυτή η ισορροπία. Ομοιοστένωση αποδίδει την φυσιολογική μείωση στις λειτουργικές εφεδρείες του οργανισμοί. Με τη γήρανση η ομοιοστένωση κάνει περισσότερο ευάλωτα τα όργανα του σώματος μας σε διάφορες παθήσεις. Μια προσβολή που μπορεί να ήταν καλά ανεκτή σε ένα νεότερο άνθρωπο μπορεί σε έναν ηλικιωμένο να δημιουργεί συνθήκες καταστολής ασθενείας η θανάτου.
Φυσιολογική γήρανση και αλλαγές στην καρδιακή λειτουργία
Δομικές αλλαγές:
α} Υπερτροφία Αριστεράς Κοιλίας (LVH)
β) Ασβέστωση Αορτικής Βαλβίδας και Μιτρειδικού Δακτυλίου

Κυτταρικές αλλαγές:
α) Μείωση των μυοκαρδιακών κυττάρων – απόπτωση/νέκρωση (35% των μυοκυττάρων “χάνεται” ανάμεσα στα 30 και στα 70 έτη)
β) Αύξηση μεγέθους των μυοκαρδιακών κυττάρων – υπερτροφία
γ) Αυξημένη εναπόθεση λίπους
δ) Εναπόθεση λιποφουσκίνης (αποτελεί προϊόν του μεταβολισμού των λιπών, αυξάνεται με την ηλικία και είναι δείκτης της βλάβης που προκαλούν οι ελεύθερες ρίζες Ο2)
ε) Αυξημένη εναπόθεση κολλαγόνου και ίνωση
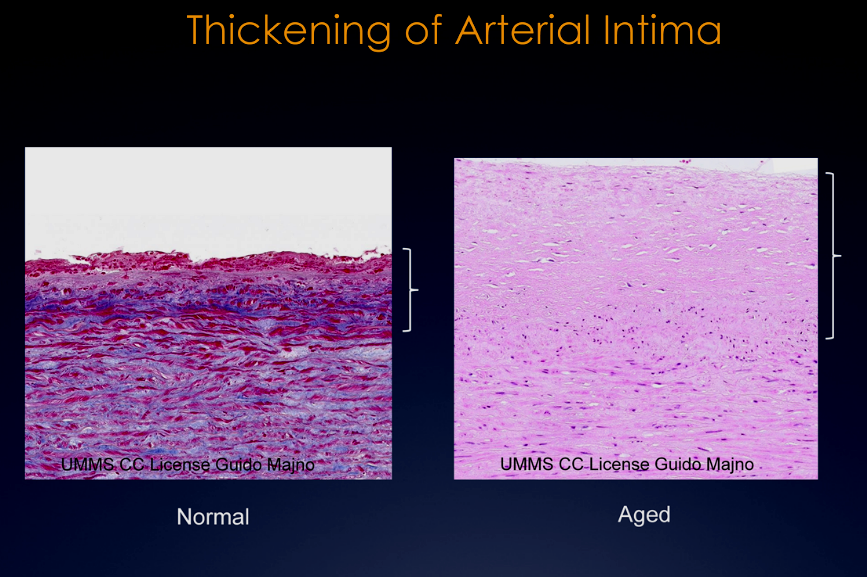
στ) Πάχυνση αρτηριακού τοιχώματος (οι αρτηρίες έτσι γίνονται λιγότερο εύενδοτες και έτσι αυξάνεται η πίεση που πρέπει να υπερνικήσει η αριστερή κοιλιά για να προωθήσει το αίμα… υπερτροφία)
ζ) Μειωμένες αποθήκες γλυκογόνου
η) Μείωση αριθμού/λειτουργικότητας stem cells
Μοριακές αλλαγές:
α) Μεταβολή στη διαχείριση του ενδοκυττάριου ασβεστίου
β) Μειωμένη ανταπόκριση στη β-αδρενεργική διέγερση
Λειτουργικές αλλαγές:
α) Αύξηση μεταφορτίου
β) Διαστολική δυσλειτουργία
γ) Μειωμένη συσπαστικότητα
δ) Μείωση της μέγιστης καρδιακής συχνότητας. Με την πάροδο της ηλικίας αυξάνει η ανελαστικότητα του μυοκαρδίου αλλά όχι σε όλους τους ανθρώπους στον ίδιο βαθμό. Η αύξηση του μεταφορτίου, η διαστολική δυσλειτουργία και η μειωμένη συσπαστικότητα, οδηγούν στην μείωση της καρδιακής παροχής και άρα της ικανότητας άσκησης στους ηλικιωμένους. Είναι μια πολυπαραγοντική διαδικασία την οποία σίγουρα επιβραδύνει η αναστρέφει η συστηματική άσκηση.
Η εξαρτώμενη από την ηλικία μείωση στην ικανότητα άσκησης και ο ρόλος της μειωμένης μέγιστης καρδιακής συχνότητας
Με την αύξηση της ηλικίας η μείωση της μεγίστης καρδιακής συχνότητας προοδευτικά από την ηλικία των 10 ετών είναι περίπου 1 bpm / έτος. Από εκεί προκύπτει η εξίσωση ΚΣ max = 220 – ηλικία. Τι καθορίζει την καρδιακή συχνότητα στην ηρεμία; Τα βηματοδοτικά κύτταρα του Φλεβοκόμβου εκπολώνονται αυτόματα με μια συχνότητα στους νέους ~ 100 bpm και αυτό αποτελεί την ενδογενή Καρδιακή συχνότητα (HRint). Η ενδογενής καρδιακή συχνότητα μειώνεται με την αύξηση της ηλικίας Η ενεργοποίηση του Παρασυμπαθητικού συστήματος (ΠΣΣ) μειώνει τη συχνότητα εκπόλωσης των βηματοδοτικών κυττάρων από τους 100 στους περίπου 70 bpm. Όταν πάψει η δράση του ΠΣΣ στο φλεβόκομβο η μέση ΚΣ ηρεμίας ανεβαίνει από τους 70 στους 100 bpm στους νέους αλλά μόνο στους 80 bpm στους ηλικιωμένους. Σε ένα νέο 20 των η εσωτερική καρδιακή συχνότητα είναι περίπου 100 bpm. Στην ηρεμία η επίδραση του ΠΣΣ μειώνει αυτή τη συχνότητα κατά 30 ως 40 bpm. Σε έναν ηλικιωμένο ηλικίας 80 ετών η εσωτερική καρδιακή συχνότητα είναι περίπου 70 bpm και η επίδραση του ΠΣΣ μειώνει αυτή τη συχνότητα κατά μόλις 5 έως 10 bpm. Αυτό είναι πολύ σημαντικό γιατί σημαίνει ότι μια ηλικιωμένη καρδιά με την απόσυρση του παρασυμπαθητικού συστήματος μπορεί να αυξήσει πολύ λιγότερο την καρδιακή παροχή από ότι μια νέα καρδιά.

Από την φυσιολογική καρδιαγγειακή γήρανση στην καρδιαγγειακή πάθηση… Η λεπτή κόκκινη γραμμή
Ο κρίσιμος παράγοντας τελικά για την αντοχή στην άσκηση ή σε οποιοδήποτε άλλο παράγοντα stress είναι η ικανότητα για αύξηση στην καρδιακή παροχή όσο μεγαλώνουμε σε ηλικία η “γηράσκουσα” καρδιά μας είναι τελικά στον “προθάλαμο” της καρδιακής ανεπάρκειας ιδίως της μορφής της με διατηρημένο κλάσμα εξώθησης. Η συστηματική άσκηση, η διατήρηση φυσιολογικού σωματικού βάρους και ο επαρκής έλεγχος των συννοσηροτήτων όπως η υπέρταση, ο σακχαρώδης διαβήτης κ.α. είναι οι πιο ισχυροί σύμμαχοι μας για να μην περάσουμε την λεπτή κόκκινη γραμμή.

